Qu’est-ce que le cancer du côlon ?
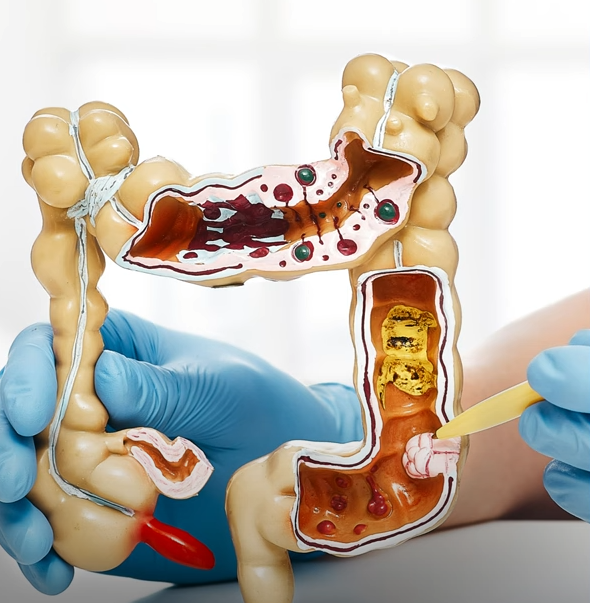
Le du côlon aussi appelé cancer colorectal englobe les tumeurs qui affectent un segment du gros intestin (le côlon), le rectum et l’anus , étant l’un des types de cancer les plus courants dans le monde. Il est traitable et guérissable dans la plupart des cas détectés tôt.
90% de ces tumeurs proviennent de polypes (lésions bénignes qui peuvent se développer sur la paroi interne du gros intestin). Une façon de prévenir le développement du cancer est de détecter et d’éliminer les polypes avant qu’ils ne deviennent malins.
On estime que le cancer du côlon est le troisième type de cancer dans le monde , y compris en France. Les causes ne sont pas connues avec certitude, mais les experts rapportent le manque d’habitudes saines et le mode de vie sédentaire comme pivots de la maladie.
Causes du cancer du côlon
Le cancer colorectal résulte de l’interaction de facteurs génétiques, environnementaux et alimentaires. Certains syndromes génétiques sont responsables d’une minorité de cas, la plupart des cas survenant par hasard.
Symptômes
De nombreuses personnes atteintes d’un cancer du côlon ne présentent aucun symptôme aux premiers stades de la maladie. Lorsque les symptômes apparaissent, ils peuvent varier en fonction de la taille et de l’emplacement du cancer dans le gros intestin. Les symptômes les plus courants sont :
- Modification des habitudes intestinales, y compris diarrhée ou constipation
- Selles pâteuses de couleur foncée
- Saignement rectal ou sang dans les selles
- Inconfort abdominal persistant, comme des crampes, des gaz ou des douleurs
- Sentir que l’intestin ne se vide pas complètement
- Faiblesse ou fatigue
- perte de poids inexpliquée
- nausée et vomissements
- Sensation douloureuse dans la région anale, avec effort inefficace pour évacuer.
Lorsque vous remarquez des symptômes de cancer colorectal, consultez un médecin.
Diagnostic
Le cancer du côlon peut être détecté précocement à partir de deux tests : la recherche de sang occulte dans les selles et la coloscopie. Les personnes de plus de 50 ans doivent subir une analyse annuelle de sang occulte dans les selles. Si le résultat est positif, une coloscopie est recommandée.
Discutez avec votre médecin du moment où vous devriez commencer à subir un test de dépistage du cancer colorectal , car il ou elle peut vous recommander de commencer le dépistage plus tôt si vous présentez d’autres facteurs de risque, comme des antécédents familiaux de la maladie ou une maladie inflammatoire de l’intestin.
Immédiatement après le diagnostic du cancer du côlon, l’étape suivante consiste à effectuer des tests de stadification de la maladie , qui permettront d’identifier son étendue. Dans ces cas, les examens physiques, les laboratoires, les radiographies, les tomodensitogrammes, les examens par résonance magnétique et, parfois, le PET-CT sont inclus.
L’indication et le bon déroulement de ces tests dépendent de la localisation de la tumeur (côlon ou rectum) et de la suspicion de métastases. Tout traitement est planifié en fonction de la stadification, il n’est donc pas correct de commencer le traitement avant d’avoir identifié le degré de stadification, sauf en cas d’urgence (perforation intestinale, par exemple). Les stades du cancer colorectal sont :
- Stade I : Cancer se développant dans la muqueuse superficielle du côlon ou du rectum, mais qui ne s’est pas propagé au-delà de la paroi du côlon ou du rectum
- Stade II : Le cancer s’est propagé à travers la paroi du côlon ou du rectum, mais n’a pas envahi les ganglions lymphatiques voisins
- Stade III : Le cancer a envahi les ganglions lymphatiques voisins mais n’affecte pas les autres parties du corps
- Stade IV : Le cancer s’est propagé à d’autres organes, comme le foie ou les poumons.
Facteurs de risque du cancer du côlon
Polypes adénomateux
Les polypes adénomateux peuvent évoluer jusqu’à l’adénocarcinome, qui est le cancer du côlon le plus fréquent. C’est la principale raison d’indiquer une coloscopie de dépistage, car ces polypes peuvent être retirés lorsqu’ils sont petits et encore bénins. Le processus de transformation d’un polype en tumeur invasive peut prendre de 7 à 10 ans .
Âge
L’incidence est plus élevée chez les hommes et les femmes de plus de 50 ans. On ne sait pas avec certitude pourquoi cela se produit. Il est possible que ces personnes aient été exposées à des facteurs de risque pendant une plus longue période.
Diabète et obésité
Les personnes atteintes de diabète et de résistance à l’insuline peuvent avoir un risque accru de cancer du côlon. De plus, les personnes obèses sont plus susceptibles de souffrir d’un cancer du côlon et de souffrir de complications de la maladie.
Tabagisme et alcoolisme
La relation directe entre l’alcool et le cancer du côlon n’est pas complètement établie, comme c’est le cas avec la viande rouge, les fruits, les légumes et l’exercice physique. Cependant, on sait que les personnes qui boivent de grandes quantités d’alcool sont plus à risque de développer la maladie. Ce risque est plus élevé chez les personnes qui boivent plus de 45 g d’alcool par jour (équivalent à environ trois canettes de bière de 350 ml, trois verres de vin de 150 ml ou trois shots de whisky de 40 ml). augmente le risque de cancer du côlon, car les substances nocives contenues dans les cigarettes peuvent affecter les cellules de l’intestin.
Maladie inflammatoire de l’intestin (MICI)
Le cancer du côlon est lié à la colite ulcéreuse , une maladie auto-immune qui s’attaque à la muqueuse colorectale, dont l’atteinte chronique des cellules muqueuses favorise l’apparition d’une dysplasie qui va donner naissance à la lésion maligne. Les colites sous-traitées et actives et de longue date sont des facteurs qui permettent la dégénérescence vers le cancer du côlon. Une coloscopie périodique permet de garder ces patients sous surveillance et d’identifier précocement les lésions suspectes. La maladie de Crohn peut également évoluer en cancer colorectal de la même manière que la colite ulcéreuse.
Polypose adénomateuse familiale
La polypose adénomateuse familiale est une maladie héréditaire, déterminée lorsqu’il y a plus de 100 polypes adénomateux par segment du côlon. Le plus souvent, le diagnostic est posé alors que le cancer du côlon s’est déjà développé chez des patients jeunes. Dans ce cas, tous les membres directs de la famille doivent subir une coloscopie afin que le diagnostic soit posé le plus tôt possible. Dans ces cas, le cancer n’apparaît pas comme un polype, mais se développe directement en une tumeur plus grosse.
Histoire de famille
Statistiquement, cela semble vraiment être une maladie héréditaire et non obligatoire. On pense que les personnes ayant des grands-parents, des parents et des frères et sœurs atteints d’un cancer du côlon qui sont exposés à des facteurs de risque sont beaucoup plus susceptibles de développer la maladie, d’où la nécessité d’examens préventifs .
Cependant, il convient de noter que la plupart du temps, l’hérédité doit être liée aux autres facteurs de risque déjà mentionnés, tels qu’une alimentation pauvre en fibres et riche en graisses et un mode de vie sédentaire.
Syndrome de Lynch
Maladie héréditaire autosomique dominante, responsable d’environ 3 à 5 % des tumeurs colorectales. Environ 70% des patients atteints du syndrome ont un risque de développer un cancer colorectal. Jeunes patients, avec des manifestations principalement dans le côlon droit. Le respect de ces critères est important pour évaluer la présence du syndrome de Lynch :
- Trois membres de la famille ou plus atteints d’un cancer du côlon, deux générations successives touchées et au moins un de moins de 50 ans
- Trois membres de la famille ou plus atteints d’une des tumeurs suivantes : cancer colorectal, de l’endomètre, de l’intestin grêle, de l’uretère et du bassinet du rein
- Au moins deux générations successives et au moins une des tumeurs diagnostiquées avant l’âge de 50 ans.
Examens à faire pour dépister le cancer colorectal
Après une consultation clinique, le médecin peut vous orienter vers certains examens :
Coloscopie
La coloscopie est le test de référence pour le dépistage et le diagnostic et permet au médecin d’examiner la paroi interne du gros intestin et une partie de l’intestin grêle, correspondant au rectum et au côlon. La coloscopie aide à trouver des polypes, des tumeurs, des inflammations, des ulcères et d’autres changements dans l’organe. La marge d’erreur de l’examen est de 20 %, ce qui peut manquer de très petits polypes.
L’examen est réalisé avec le coloscope, une tige souple d’un centimètre d’épaisseur – environ un index -, d’environ un mètre de long. Il a une caméra à son extrémité, qui capture l’image et la transmet à un écran de télévision.
Au cours de la coloscopie, le polype peut être réséqué (polypectomie), ce qui peut se traduire par une guérison à 90 % du futur cancer . Lorsque le polype réséqué est considéré comme dangereux, l’examen peut devoir être répété tous les 3 à 5 ans.
Cependant, les polypes de plus de trois centimètres sont plus difficiles à enlever car il existe un risque de perforation de l’intestin.
Coloscopie virtuelle
C’est une sorte de tomodensitométrie qui produit des images en coupe détaillées du corps humain. En coloscopie virtuelle, un logiciel reproduit l’intérieur du côlon et du rectum et permet la localisation des polypes et le diagnostic du cancer colorectal.
Test de sang occulte dans les selles
Le test de sang occulte dans les selles, comme son nom l’indique, analyse la présence de sang dans les selles qui ne peut pas être vu à l’œil nu. Un résultat positif pour ce test indique que le patient présente des saignements dans le gros intestin, qui peuvent être le résultat d’une inflammation, d’un traumatisme ou d’une tumeur. Le patient prélève des selles fraîches à domicile ou à l’hôpital et prélève l’échantillon à analyser en laboratoire. Il s’agit d’un test le plus utilisé pour le dépistage chez les personnes asymptomatiques, n’étant pas une bonne option chez les patients présentant des symptômes.
ADN des matières fécales
L’examen analyse les anomalies dans les cellules de la région, permettant ainsi d’identifier des mutations cancéreuses dans l’ADN.
Sigmoïdoscopie
La sigmoïdoscopie est une procédure endoscopique qui examine le rectum et la partie inférieure du gros intestin, appelée sigmoïde. Il est utilisé pour évaluer les symptômes gastro-intestinaux, tels que les saignements rectaux ou les modifications des habitudes intestinales, et pour dépister le cancer du côlon et du rectum. Au cours de la procédure, le médecin utilise un sigmoïdoscope, un long instrument tubulaire flexible d’environ un demi-pouce de diamètre avec une caméra sur la pointe.
Consultation chez le médecin
Les spécialistes qui peuvent diagnostiquer le cancer du côlon sont :
- médecin généraliste
- Oncologue (aussi appelé oncologiste)
- Gastro-entérologue.
Le médecin posera probablement un certain nombre de questions, telles que:
- Quand avez-vous commencé à ressentir des symptômes ?
- Les symptômes apparaissent-ils continuellement ou occasionnellement ?
- Quelle est la gravité de vos symptômes ?
- Y a-t-il quelque chose qui semble améliorer vos symptômes ?
- Y a-t-il quelque chose qui semble aggraver vos symptômes ?
- Avez-vous des antécédents familiaux de cancer colorectal ou autre?
- Avez-vous des antécédents familiaux de maladie inflammatoire de l’intestin?
Traitement du cancer
Ce qui déterminera le type de traitement est la stadification de la tumeur et si elle est déjà diagnostiquée avec des métastases ou non. Un autre facteur déterminant pour le traitement du cancer du côlon est l’état de santé et l’âge du patient . Le traitement du cancer du côlon chez une femme de 45 ans en bonne santé est complètement différent du traitement d’une femme de 80 ans atteinte de maladies apparentées, même si le type et l’étendue du cancer sont exactement les mêmes. Dans ce cas, l’impact des traitements et leur éventuelle interférence sur la qualité de vie du patient doivent être pris en compte.
Compte tenu de cela, les tumeurs plus petites qui se limitent à l’intestin ne sont opérées que sur. Les tumeurs qui ont compromis une grande partie de l’intestin ou même avancé vers les organes ou les ganglions voisins sont associées à des séances de chimiothérapie pendant trois à six mois.
De plus, les tumeurs proches du rectum peuvent également être traitées par radiothérapie associée à la chirurgie.
Chirurgie du cancer du côlon à un stade précoce
Si le cancer est petit et à un stade très précoce, le médecin peut être en mesure de l’enlever complètement lors d’une coloscopie. Les polypes plus gros peuvent être retirés par résection endoscopique de la muqueuse.
Les polypes qui ne peuvent pas être retirés lors d’une coloscopie peuvent être retirés par chirurgie laparoscopique . Dans cette procédure, le chirurgien effectue l’opération en faisant plusieurs petites incisions dans votre paroi abdominale et en insérant des instruments avec des caméras attachées qui montrent votre côlon sur un moniteur vidéo. Après avoir retiré la tumeur, le médecin peut également prélever des échantillons de vos ganglions lymphatiques pour voir si le cancer se propage.
Chirurgie invasive du cancer colorectal
Si votre cancer du côlon s’est développé au-delà des parois du côlon, une colectomie partielle, ou hémicolectomie, peut être recommandée. Cette chirurgie enlève la partie du côlon qui contient le cancer, ainsi qu’une marge de tissu normal de chaque côté du cancer. Les ganglions lymphatiques régionaux sont retirés et généralement testés pour le cancer également.
Souvent, le chirurgien est capable de rattacher les parties saines de votre côlon ou de votre rectum. Mais ce n’est pas possible lorsque, par exemple, le cancer est à la sortie de votre rectum, vous devrez peut-être subir une colostomie temporaire ou permanente . Une colostomie consiste à créer une ouverture dans la partie abdominale du corps à partir d’une partie de l’intestin restant, pour l’élimination des déchets du corps dans un sac spécial.
Chimiothérapie
La chimiothérapie utilise des médicaments pour détruire les cellules cancéreuses . En cas de cancer du côlon, il est généralement administré après une intervention chirurgicale lorsque le cancer s’est propagé aux ganglions lymphatiques. De cette façon, il peut aider à réduire le risque de récidive du cancer.
Une chimiothérapie peut être administrée pour soulager les symptômes du cancer colorectal qui s’est propagé à d’autres parties du corps, ou avant une intervention chirurgicale pour réduire le cancer avant une opération. Chez les personnes atteintes d’un cancer du rectum, la chimiothérapie peut être utilisée en association avec la radiothérapie.
Radiothérapie
Radiothérapie utilisant des rayonnements ionisants sur le site de la tumeur, généralement utilisée pour tuer les cellules cancéreuses laissées dans le tissu colorectal après une chirurgie pour enlever la tumeur, ou pour réduire les grosses tumeurs avant la chirurgie afin qu’elles puissent être retirées plus facilement. Votre médecin peut également vous prescrire une radiothérapie pour soulager les symptômes du cancer du côlon et du cancer du rectum.
La radiothérapie est rarement utilisée pour le cancer colorectal à un stade précoce, mais elle fait partie intégrante du traitement du cancer rectal, en particulier si le cancer a pénétré la paroi du rectum ou dans les ganglions lymphatiques voisins. La radiothérapie, associée à la chimiothérapie, peut être administrée après la chirurgie pour réduire le risque de récidive du cancer.
Thérapie ciblée
La thérapie ciblée utilise des médicaments ou d’autres substances qui ciblent et attaquent les cellules cancéreuses en endommageant peu les cellules normales . Chaque type de thérapie ciblée fonctionne d’une manière différente, mais elles modifient toutes la façon dont une cellule cancéreuse se développe, se divise, se répare ou comment elle interagit avec d’autres cellules. La thérapie ciblée est indiquée pour les patients qui ont des changements spécifiques dans leurs tumeurs, et elle ne peut pas toujours être indiquée comme traitement, car elle ne profite pas à tout le monde.
Existe-t-il un remède ?
Le cancer du côlon est, dans de nombreux cas, une maladie hautement guérissable si elle est détectée tôt . Son statut dépend de plusieurs facteurs, principalement de la stadification. En général, lorsqu’il est traité à un stade précoce, la survie du patient est longue, avec peu de chances de récidive dans les cinq ans suivant l’ablation du cancer. Les tumeurs aux stades I, II et III sont considérées comme potentiellement curables. Dans la plupart des cas, le cancer de stade IV n’est pas curable, bien qu’il y ait des exceptions.
Prévention de la maladie
Passer des examens régulièrement
Une étude menée par des chercheurs de l’unité gastro-intestinale du Massachusetts General Hospital a révélé qu’une coloscopie tous les 10 ans à partir de 50 ans pourrait prévenir 40 % des cas de cancer colorectal.. L’étude a suivi plus de 89 000 professionnels de la santé sur une période de 20 ans et a été publiée dans le New England Journal of Medicine. La coloscopie est devenue un examen de routine pour prévenir le cancer colorectal et devrait commencer à être pratiquée à partir de 50 ans pour les personnes sans antécédent familial de la maladie. Ceux qui présentent des facteurs de risque devraient systématiquement inclure un dépistage après 40 ans ou 10 ans avant l’âge du plus jeune cas de la famille. La coloscopie peut également être indiquée dans l’investigation des douleurs abdominales, des changements dans les habitudes intestinales, des saignements de l’anus, de la diarrhée et d’autres plaintes connexes. Si les tests sont normaux, ils doivent être répétés tous les cinq à dix ans. Le résultat modifié doit être répété selon les instructions du médecin.
Prendre soin des maladies du côlon et du rectum
En plus des antécédents génétiques, la présence de maladies inflammatoires chroniques de l’intestin, telles que la maladie de Crohn et la colite ulcéreuse, augmente le risque de cancer du côlon et du rectum. Cela se produit en raison du stimulus inflammatoire constant, qui aboutit à l’accélération de la multiplication cellulaire. Par conséquent, les patients atteints de ces maladies doivent maintenir une plus grande régularité des examens : en général, tous les ans après huit ans de maladie s’ils ont une colite ou une fois tous les deux ans s’ils ont une maladie qui affecte un segment spécifique de l’intestin, comme la diverticulite.
Eviter certains aliments
Les habitudes alimentaires nocives, telles que la consommation excessive de viande rouge, de viandes transformées, d’aliments en conserve et d’aliments excessivement fumés, ne sont pas saines pour les intestins. La digestion de ces aliments entraîne la production de métabolites, des substances toxiques qui peuvent déclencher la transformation génétique des cellules muqueuses du gros intestin, si elles sont en contact prolongé avec la muqueuse intestinale. La consommation de viande rouge doit être limitée à 200 g par semaine – entre une ou deux fois par semaine – pour les personnes appartenant à un groupe à risque de maladies intestinales, tandis que les autres types d’aliments doivent être évités autant que possible. Des études ont montré que les viandes transformées augmentent davantage le risque de cancer que la consommation de viande non transformée. La raison est la même : des substances cancérigènes formées par la méthode de transformation de la viande.
Manger plus de fibres
La consommation de fruits, de légumes, de légumes verts et de grains entiers augmente la quantité de bactéries dans l’intestin, contribuant à son plein fonctionnement. Le microbiote (flore intestinale) fonctionnant à plein régime, il est plus facile pour l’organe de supprimer l’activité d’autres bactéries nocives et susceptibles de former des substances toxiques. De plus, un intestin sain aide à éliminer régulièrement les métabolites toxiques du corps lors des selles. Les fibres des fruits, légumes et céréales régulent le transit, réduisant le temps d’exposition de la muqueuse intestinale à des substances potentiellement cancérigènes.
Contrôler son poids
Le surpoids peut également être un facteur de risque de cancer du côlon. Une étude publiée dans l’American Journal of Epidemiology a révélé que l’obésité et l’accumulation de graisse abdominale augmentent la probabilité qu’une personne développe un cancer du côlon et du rectum. L’analyse a été menée par un expert de l’Université de Maastricht aux Pays-Bas et a impliqué 120 000 adultes néerlandais âgés de 55 à 69 ans. Après avoir évalué chacun des individus, les scientifiques ont découvert que les hommes qui étaient significativement en surpoids ou qui commençaient à devenir obèses avaient un risque 25 % plus élevé de cancer colorectal . De plus, ceux dont le tour de taille était significativement plus grand avaient un risque 63 % plus élevé d’avoir ce type de cancer .
Le déséquilibre métabolique, qui comprend le surpoids, l’obésité et le diabète, augmente le risque de cancer de l’intestin. Et la diminution de la circonférence abdominale interfère avec les niveaux d’insuline et de glucose, contribuant à une meilleure régulation du métabolisme. Le rôle d’une activité physique régulière est fondamental pour cet équilibre.
Boire plus d’eau
Les fibres hydratantes sont très importantes pour maintenir le rythme intestinal. Les matières fécales non hydratées durcissent et mettent du temps à être éliminées et l’idéal est d’éliminer les matières fécales toutes les 48 heures, soit deux jours. Plus que cela, des substances cancérigènes entrent en contact avec les muqueuses de l’intestin, ce qui peut entraîner un cancer colorectal.
Il est recommandé de boire 2 à 3 litres par jour, soit 12 verres : quatre le matin, quatre l’après-midi et quatre le soir.
Faire des exercices
La pratique régulière d’exercices physiques peut réduire l’incidence du cancer de l’intestin. Incluez au moins 30 minutes d’activité physique modérée cinq jours par semaine – cela aidera votre intestin à mieux fonctionner, en stimulant le mouvement de l’organe, en plus de contribuer à la réduction du stress et au contrôle du poids, deux facteurs connus pour augmenter le risque de cancer.
Arrêter de fumer
Aujourd’hui, plus de 100 études scientifiques prouvent que la cigarette cause le cancer de l’intestin. Dans l’ensemble, les fumeurs sont 18 % plus susceptibles de développer un cancer du côlon et du rectum que les non-fumeurs. Cela se produit parce que les substances toxiques contenues dans les cigarettes stimulent des mutations génétiques dans tout le corps, ce qui peut favoriser un certain nombre de cancers.
Comment vivre avec le cancer du côlon ?
Un diagnostic de cancer peut être éprouvant sur le plan émotionnel. Jusqu’à ce que vous trouviez ce qui fonctionne pour vous, essayez certaines de ces pratiques :
Savoir à quoi s’attendre
En savoir suffisamment sur votre cancer pour prendre des décisions confortablement. Renseignez-vous auprès de votre médecin sur le type et le stade du cancer, ainsi que sur les options de traitement et les effets secondaires. Plus vous en saurez, plus vous serez confiant dans la prise de décisions concernant vos propres soins. Recherchez des informations provenant de sources fiables. Ce que vous entendez d’un autre laïc ne s’applique pas toujours à vous.
Comment minimiser les effets indésirables de la chimiothérapie ?
- Nausées et vomissements : consommez des aliments faciles à digérer et parlez à votre oncologue de la nécessité d’utiliser des antiémétiques
- Planifiez ce que vous mangez : Certaines personnes se sentent bien en mangeant avant la chimiothérapie et d’autres non. Cependant, essayez d’attendre au moins une heure après la séance pour consommer de la nourriture ou des boissons.
- Mangez lentement : Consommez de petits repas cinq ou six fois par jour au lieu de trois gros repas, en évitant les liquides en mangeant. Cela évite les nausées et les vomissements.
- Préférez les aliments frais et évitez de les consommer trop chauds.
- Évitez les aliments et les boissons fortes comme le café, le poisson, les oignons et l’ail. Ils favorisent également les vomissements.
Soins pendant la radiothérapie
Le radiothérapeute et l’équipe soignante doivent donner des conseils sur les soins spécifiques à adopter lors du traitement de radiothérapie. Ces soins varient fortement selon la région à irradier.
- Peau : Laver la peau irradiée avec un savon doux et de l’eau tiède. Essayez de ne pas gratter ou frotter la zone.
- Pommade : appliquer des pommades ou des crèmes sur la peau uniquement avec l’approbation médicale
- Préférez des vêtements amples et confortables et, si possible, couvrez la région irradiée avec des vêtements légers.
Exercices physique
Peu importe l’activité – ce qui compte, c’est la pratique. L’activité physique aide à « rejeter » la fatigue, augmente l’énergie, la disposition et l’estime de soi, en plus de fournir une interaction sociale. La limite à la pratique de toute activité est ce qui ne cause pas d’inconfort.
- Après le traitement : parlez à votre médecin de la reprise de l’activité physique. Cela varie en fonction du temps de récupération prévu pour chaque procédure et de l’état du patient.
- Certains patients peuvent subir une baisse de leur immunité pendant le traitement, ce qui peut entraîner des infections opportunistes. Par conséquent, les activités de natation ne sont pas recommandées car le contact avec l’eau de la piscine peut favoriser les infections.
- Si l’idée est de fréquenter une salle de sport, choisissez l’activité encadrée par un professionnel de l’éducation physique. Signalez votre cas, afin qu’il puisse indiquer la série d’exercices la plus appropriée.
Complications possibles
Les complications directement liées au cancer du côlon concernent :
- obstruction colique
- Récidive de la maladie après traitement
- Propagation du cancer à d’autres organes ou tissus (métastases)
- Développement d’un deuxième cancer du côlon.
D’autres complications du cancer du côlon peuvent provenir de l’intervention chirurgicale pour enlever la tumeur. Parmi eux, on peut citer :
- infections
- Hernie intestinale
- Hémorragies,
- ischémie et nécrose (par obstruction des artères et des vaisseaux)
- Perforation intestinale.




